انواع تومور مغزی خوش خیم و بد خیم+علائم تومور مغزی در زنان
تومور مغزی چیست؟ این پرسش ذهن بسیاری از افراد را در مواجهه با علائم نگران کننده عصبی به خود مشغول می کند. در واقع تومور مغزی به رشد غیر طبیعی و کنترل نشده سلول ها در بافت مغز یا نواحی اطراف آن گفته می شود که می تواند عملکرد های حیاتی بدن را تحت تأثیر قرار دهد. با توجه به حساسیت ساختار مغز و نقش کلیدی آن در کنترل سیستم های بدن شناخت این عارضه و علائم آن اهمیت زیادی در تشخیص و درمان موقع و مراجعه به بهترین کلینیک فوق تخصصی مغز و اعصاب در تهران دارد.
انواع تومور مغزی
تومورهای مغزی براساس محل ایجاد، سرعت رشد و ماهیت سلول های درگیر به دسته های مختلفی تقسیم می شوند. شناخت انواع تومور مغزی نه تنها به درک بهتر روند بیماری کمک می کند بلکه نقش مهمی در انتخاب روش درمانی مناسب دارد. این تومورها ممکن است خوش خیم یا بدخیم باشند و از بافت های گوناگون مغز یا حتی از سایر بخش های بدن به مغز سرایت کرده باشند در ادامه به بررسی مهم ترین انواع تومور مغزی می پردازیم.
گلیوما(Glioma)

گلیوما یکی از رایج ترین انواع تومورهای اولیه مغز است که از سلول های گلیال سلول هایی که از نورون ها حمایت می کنند منشأ می گیرد. این نوع تومور خود به چند زیرگروه مانند آستروسیتوما، الیگودندروگلیوما و گلیوبلاستوما تقسیم می شود. گلیوبلاستوما (GBM) از جمله مهاجم ترین و پرسرعت ترین آن هاست که معمولاً با علائمی مانند سردرد مداوم، تشنج و ضعف عضلانی بروز می کند. تشخیص گلیوما با روش هایی مانند MRI و نمونه برداری انجام می شود و درمان آن معمولاً ترکیبی از جراحی، پرتو درمانی و شیمی درمانی است.به مرکز مغز و اعصاب تهران مراجعه کنید.
مننژیوما(Meningioma)
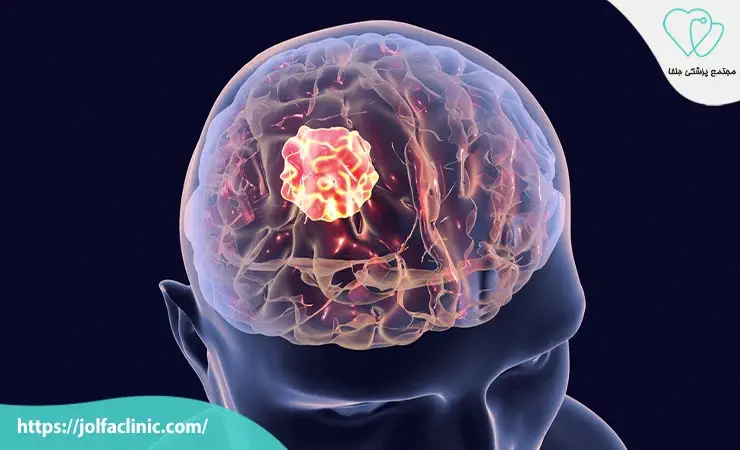
مننژیوما توموری است که از پرده های مننژ لایه دهای محافظ مغز و نخاع منشأ می گیرد. این تومور غالباً خوش خیم است و رشد آهسته ای دارد اما بسته به محل رشد ممکن است فشار زیادی به بافت مغز وارد کند و علائم متنوعی ایجاد نماید. مننژیوما بیشتر در زنان دیده می شود و ممکن است برای سال ها بدون علامت باقی بماند. درمان معمول شامل جراحی برای برداشتن توده و در برخی موارد پرتودرمانی است به ویژه اگر تومور در ناحیه ای غیرقابل دجراحی قرار گرفته باشد.
آدنوماهای هیپوفیز(Pituitary Adenoma)
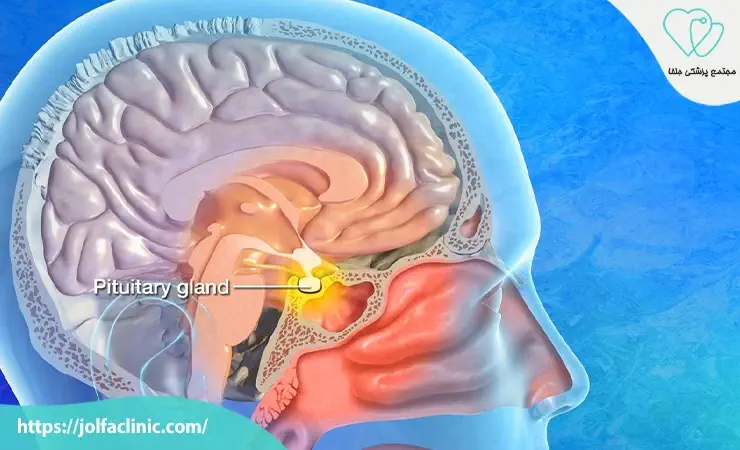
آدنوما های هیپوفیز تومورهایی هستند که در غده هیپوفیز غده کوچکی در پایه مغز که هورمون های حیاتی ترشح می کند به وجود می آیند. این تومورها معمولاً خوش خیم اند اما می توانند با تولید بیش از حد هورمون یا فشار آوردن به ساختارهای اطراف مانند عصب بینایی علائمی مانند تغییرات بینایی، بی نظمی قاعدگی یا افزایش وزن ناگهانی ایجاد کنند. درمان شامل دارو درمانی، جراحی از طریق بینی (ترانس اسفنوئیدال) و گاهی پرتودرمانی می شود.
مدولوبلاستوما(Medulloblastoma)
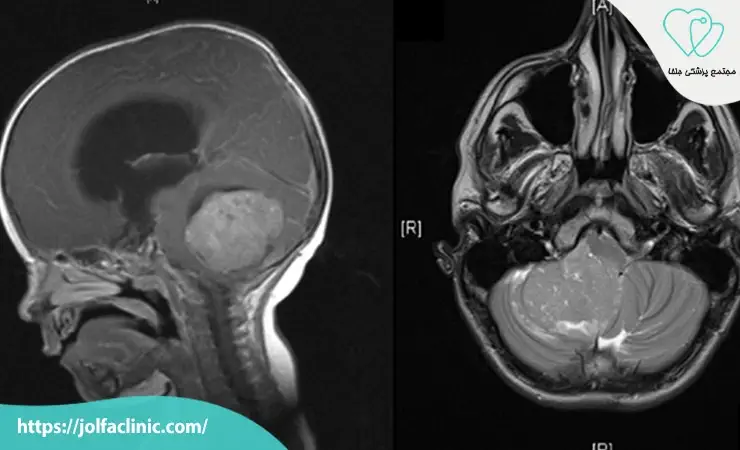
مدولوبلاستوما توموری بدخیم است که اغلب در کودکان ایجاد می شود و در مخچه ناحیه ای از مغز که مسئول تعادل و هماهنگی حرکات است رشد می کند. این نوع تومور می تواند به سرعت گسترش یابد و حتی به نخاع یا سایر بخش های مغز پخش شود. علائم رایج شامل عدم تعادل در راه رفتن، تهوع و استفراغ صبحگاهی و سردرد شدید است. درمان مدولوبلاستوما معمولاً ترکیبی از جراحی، پرتودرمانی و شیمی درمانی است و نیاز به پیگیری بلند مدت دارد.
متاستاز مغزی(Brain Metastasis)

متاستاز مغزی زمانی رخ می دهد که سلول های سرطانی از سایر اندام ها مانند ریه، پستان یا پوست به مغز منتقل شوند. این نوع تومور یکی از شایع ترین تومورهای مغزی در بزرگسالان محسوب می شود. علائم آن بسته به محل درگیری متفاوت است و ممکن است شامل سردرگمی، تغییرات خلق وخو، ضعف یک طرفه بدن یا تشنج باشد. درمان متاستاز مغزی معمولاً شامل کنترل تومور اولیه، جراحی در موارد خاص، پرتودرمانی مغزی کامل یا متمرکز و دارو درمانی هدفمند می شود.
علائم تومور مغزی در زنان
علائم تومور مغزی در زنان ممکن است مشابه علائم این بیماری در مردان باشد اما به دلیل تفاوت های هورمونی و فیزیولوژیکی در برخی موارد ممکن است این علائم به صورت خاص تری بروز کنند. تومورهای مغزی می توانند به روش های مختلفی بر بدن و مغز تأثیر بگذارند و علائم آن ها بستگی به محل، اندازه، نوع و سرعت رشد تومور دارد در ادامه به برخی از علائم شایع تومور مغزی در زنان اشاره خواهیم کرد.
سردردهای شدید و مداوم
یکی از رایج ترین علائم تومور مغزی در زنان سردرد های غیرمعمول و مداوم است که ممکن است با گذشت زمان شدید تر شود. این سردرد ها معمولاً در صبح ها بدتر می شوند و ممکن است با حالت تهوع یا استفراغ همراه باشند. سردرد ناشی از تومور مغزی ممکن است به علت فشار تومور بر ساختارهای مغز ایجاد شود.
مشکلات بینایی
تومورهای مغزی ممکن است فشار زیادی به عصب بینایی وارد کنند که می تواند منجر به مشکلات بینایی شود. در زنان مبتلا به تومور مغزی ممکن است شاهد کاهش بینایی، تاری دید یا دوبینی باشیم. در برخی موارد اختلال در دید محیطی یا از دست دادن دید از یک طرف چشم نیز گزارش شده است.
تغییرات در رفتار
تومور مغزی می تواند تأثیر زیادی بر سیستم عصبی مرکزی داشته باشد و باعث تغییرات در خلق وخو، شخصیت یا رفتار فرد شود. در زنان این تغییرات می تواند به شکل افسردگی، اضطراب، تحریک پذیری یا حتی مشکلات حافظه و تمرکز ظاهر شود. برخی از این علائم ممکن است با علائم هورمونی یا روانی اشتباه گرفته شوند.
تشنج
تومورهای مغزی می توانند تحریک پذیری الکتریکی غیرطبیعی در مغز ایجاد کنند که باعث بروز تشنج می شود. این تشنج ها ممکن است شامل حرکات غیرقابل کنترل بدن، بی حسی یا سوزش در اندام ها یا از دست دادن هوشیاری باشند. تشنج یکی از علائم هشداردهنده مهم در تشخیص تومور مغزی است.
ضعف عضلانی یا فلج
اگر تومور مغزی به بخش هایی از مغز که مسئول کنترل حرکات بدن هستند فشار وارد کند ممکن است ضعف عضلانی یا فلج در یک طرف بدن یا اندام های خاص مشاهده شود. این ضعف ممکن است به تدریج افزایش یابد و به مشکلاتی مانند دشواری در صحبت کردن، راه رفتن یا هماهنگی حرکات منجر شود.
حالت تهوع و استفراغ
حالت تهوع و استفراغ به ویژه در صبح ها و بدون دلیل مشخص می تواند نشانه ای از تومور مغزی باشد. این علائم معمولاً به دلیل فشار تومور بر بخش دهای خاص مغز که مسئول تعادل و کنترل دستگاه گوارش هستند بروز می کند.
اختلال در حافظه و تمرکز
تومور های مغزی می توانند به بخش های مغز که مسئول حافظه و تفکر هستند آسیب برسانند. در زنان این آسیب ها ممکن است به صورت اختلال در حافظه کوتاه مدت، دشواری در یادآوری اطلاعات یا مشکلات تمرکز ظاهر شوند.
اختلالات هورمونی
تومورهای مغزی به ویژه آن هایی که در غده هیپوفیز یا نواحی مرتبط با آن ایجاد می شوند می توانند منجر به تغییرات هورمونی در بدن شوند. این تغییرات می توانند علائمی مانند بی نظمی در قاعدگی، تغییرات وزنی یا مشکلات پوستی را ایجاد کنند. در برخی موارد افزایش یا کاهش ناگهانی در سطح هورمون ها می تواند نشان دهنده وجود تومور مغزی باشد.
طول عمر بیماران تومور مغزی خوش خیم
طول عمر بیماران مبتلا به تومور مغزی خوش خیم به عوامل مختلفی بستگی دارد از جمله نوع و موقعیت تومور، اندازه آن، سرعت رشد و روش های درمانی مورد استفاده. به طور کلی تومورهای مغزی خوش خیم که رشد آهسته تری دارند و به سایر نواحی مغز گسترش نمی یابند معمولاً پیش آگهی بهتری دارند نسبت به تومورهای بدخیم.
در مواردی که تومور مغزی خوش خیم به طور کامل از طریق جراحی برداشته شود بسیاری از بیماران می توانند طول عمر طبیعی داشته باشند و بدون عوارض عمده به زندگی خود ادامه دهند. اما در مواردی که تومور به طور کامل قابل برداشت نباشد یا اگر تومور مجدداً رشد کند بیمار ممکن است نیاز به درمان های اضافی مانند پرتودرمانی یا شیمی درمانی داشته باشد. در کل پیش آگهی برای تومورهای مغزی خوش خیم بسیار متغیر است و بستگی به عواملی مانند موارد زیر دارد.
محل تومور
تومورهایی که در نواحی قابل دسترس مغز قرار دارند، احتمال برداشته شدن کامل آن ها بیشتر است.
اندازه و نوع تومور
تومورهای کوچک و کند رشد اغلب پیش آگهی بهتری دارند.
سن و وضعیت کلی بیمار
بیمارانی که سن پایین تری دارند و وضعیت جسمانی بهتری دارند معمولاً شانس بیشتری برای طول عمر بالا دارند.
درمان های انجام شده
موفقیت در درمان هایی مانند جراحی، پرتو درمانی یا مراقبت های پزشکی بعد از درمان می تواند تأثیر زیادی در افزایش طول عمر بیمار داشته باشد.
به طور کلی طول عمر بیماران مبتلا به تومور مغزی خوش خیم به طور متوسط می تواند بسیار بالا باشد و بسیاری از بیماران با تشخیص به موقع و درمان مناسب، به زندگی طبیعی خود ادامه دهند. در هر صورت، مشاوره با پزشک متخصص و برنامه ریزی درمانی دقیق، مهم ترین عامل برای بهبود کیفیت زندگی و پیش آگهی این بیماران است.
روش های درمان تومور مغزی
درمان تومور مغزی به نوع، اندازه، محل و ویژگی های خاص هر تومور بستگی دارد. درمان های مختلفی برای تومورهای مغزی وجود دارد که هدف آن ها کاهش اندازه تومور، کنترل علائم و در نهایت بهبود کیفیت زندگی بیمار است. در اینجا به برخی از روش های رایج درمان تومور مغزی اشاره می کنیم.
جراحی
جراحی یکی از اولین و مؤثرترین روش های درمانی برای تومور مغزی است. هدف از جراحی برداشتن کامل یا تا حد ممکن بیشتر تومور است. در برخی موارد تومور در نواحی حساس مغز قرار دارد که ممکن است جراحی دشوار باشد اما با پیشرفت های فناوری جراحی های دقیق تر و کم خطرتر انجام می شود. اگر تومور مغزی خوش خیم باشد و قابل برداشت کامل باشد این روش می تواند به بهبودی کامل بیمار منجر شود.
پرتو درمانی (Radiotherapy)
پرتودرمانی از تابش های پرقدرت برای کوچک کردن یا از بین بردن سلول های سرطانی استفاده می کند. این روش معمولاً پس از جراحی برای کاهش خطر بازگشت تومور یا در مواقعی که جراحی امکان پذیر نباشد مورد استفاده قرار می گیرد. پرتودرمانی ممکن است به صورت استاندارد یا با روش هایی مانند پرتودرمانی استریوتاکتیک (که بسیار دقیق است) انجام شود.
شیمی درمانی (Chemotherapy)
شیمی درمانی از داروهایی برای کشتن یا متوقف کردن رشد سلول های سرطانی استفاده می کند. این روش معمولاً برای درمان تومورهای مغزی بدخیم که به سرعت رشد می کنند به کار می رود. برخی داروهای شیمی درمانی به طور مستقیم در ناحیه تومور وارد می شوند در حالی که برخی دیگر به صورت خوراکی یا تزریقی به بدن داده می شوند.
درمان های هدفمند(Targeted Therapy)
درمان های هدفمند داروهایی هستند که بر روی سلول های سرطانی خاص یا نواحی خاص از سلول ها تاثیر می گذارند. این دارو ها می توانند رشد تومور را متوقف کنند یا به سلول های توموری آسیب برسانند در حالی که تأثیر کمتری بر سلول های سالم دارند.
ایمونوتراپی(Immunotherapy)
ایمونوتراپی یکی از جدید ترین روش های درمانی است که از سیستم ایمنی بدن برای شناسایی و نابودی سلول های سرطانی استفاده می کند. این روش هنوز در مراحل تحقیقاتی است اما در برخی از تومورهای مغزی می نواند مؤثر باشد.
با توجه به پیچیدگی و حساسیت درمان تومور مغزی مهم است که بیمار تحت نظر یک تیم پزشکی متخصص قرار گیرد. به منظور دریافت مشاوره دقیق و روش های درمانی مناسب حتماً به کلینیک مغز و اعصاب مراجعه کنید تا بهترین راه حل های درمانی بر اساس شرایط خاص شما انتخاب شود.
بدترین نوع تومور مغزی
بدترین نوع تومور مغزی معمولاً به تومورهای مغزی بدخیم اطلاق می شود که سریعاً رشد کرده و به سایر قسمت های مغز و حتی سایر اندام ها گسترش می یابند. یکی از شناخته شده ترین این تومورها گلیوبلاستوما است که از سلول های گلیال مغز نشأت می گیرد.
گلیوبلاستوما به دلیل رشد بسیار سریع و غیرقابل پیش بینی خود به سختی قابل درمان است و به طور معمول حتی پس از جراحی برای برداشتن بخشی از تومور احتمال بازگشت آن بسیار زیاد است. این نوع تومور معمولاً با علائمی مانند سردرد های شدید، تشنج، مشکلات بینایی و اختلالات حسی و حرکتی همراه است.
از آنجا که گلیوبلاستوما به سرعت به بخش های مختلف مغز گسترش می یابد درمان آن به ویژه با روش های جراحی و پرتودرمانی با چالش های زیادی مواجه است. به علاوه این نوع تومور معمولاً نسبت به شیمی درمانی مقاوم است و پیش آگهی بیمار را کاهش می دهد. طول عمر بیماران مبتلا به گلیوبلاستوما معمولاً محدود است و درمان های موجود بیشتر برای کاهش علائم و بهبود کیفیت زندگی طراحی شده اند.